集中治療医学 ICUのご紹介
当麻酔科は麻酔科医の担う臨床領域として、集中治療を重視しています。横浜市大の中だけでも附属病院、
市民総合医療センター、同救命救急センターと、3ヶ所のICUがあり、そこに計14名の麻酔科医が集中治療および救命ICU担当として専従しています。
また関連病院においても集中治療医学会認定のICUを多数担当しています。
集中治療専門医としての麻酔科医
 なぜ麻酔科医が、集中治療医学の領域で、中心的な役割を担うようになったのか。
それは、手術中に行われている呼吸、循環、体液の調節、あるいは中枢神経系の制御など、
重症患者の全身管理を行う上で欠かすことの出来ない技術を麻酔科医が備えているからです。
なぜ麻酔科医が、集中治療医学の領域で、中心的な役割を担うようになったのか。
それは、手術中に行われている呼吸、循環、体液の調節、あるいは中枢神経系の制御など、
重症患者の全身管理を行う上で欠かすことの出来ない技術を麻酔科医が備えているからです。
ICUでは、それらに加えて、腎不全、肝不全における血液浄化法、静脈や経腸栄養管理法、
あるいは感染対策など集中治療医学特有の管理にも精通する必要があります。
つまり、麻酔技術を基盤にしながら、より広範な領域を担当することになり、それらを身につけた時点で、
いわゆる集中治療専門医が誕生することになるわけです。
附属病院 ICUスタッフ
 医学が進歩し、単一臓器不全を克服することは可能となりました。
現在の集中治療医学の的は、多臓器不全の克服にあります。
そのためには集約的治療が求められており、全身管理に精通した集中治療専門医の存在が不可欠です。
集中治療専門医が常駐するICUの方が、主治医だけで患者の治療にあたるICUより、
患者の予後が優れているというエビデンスがすでに示されています。
医学が進歩し、単一臓器不全を克服することは可能となりました。
現在の集中治療医学の的は、多臓器不全の克服にあります。
そのためには集約的治療が求められており、全身管理に精通した集中治療専門医の存在が不可欠です。
集中治療専門医が常駐するICUの方が、主治医だけで患者の治療にあたるICUより、
患者の予後が優れているというエビデンスがすでに示されています。
主治医が、その高度な専門性を発揮して患者の原疾患管理を行い、集中治療専門医が患者の
全身管理を担当することで、患者の予後改善に寄与できる。これが、最もやりがいのある点といえます。
ICUで毎朝行われる
カンファランス
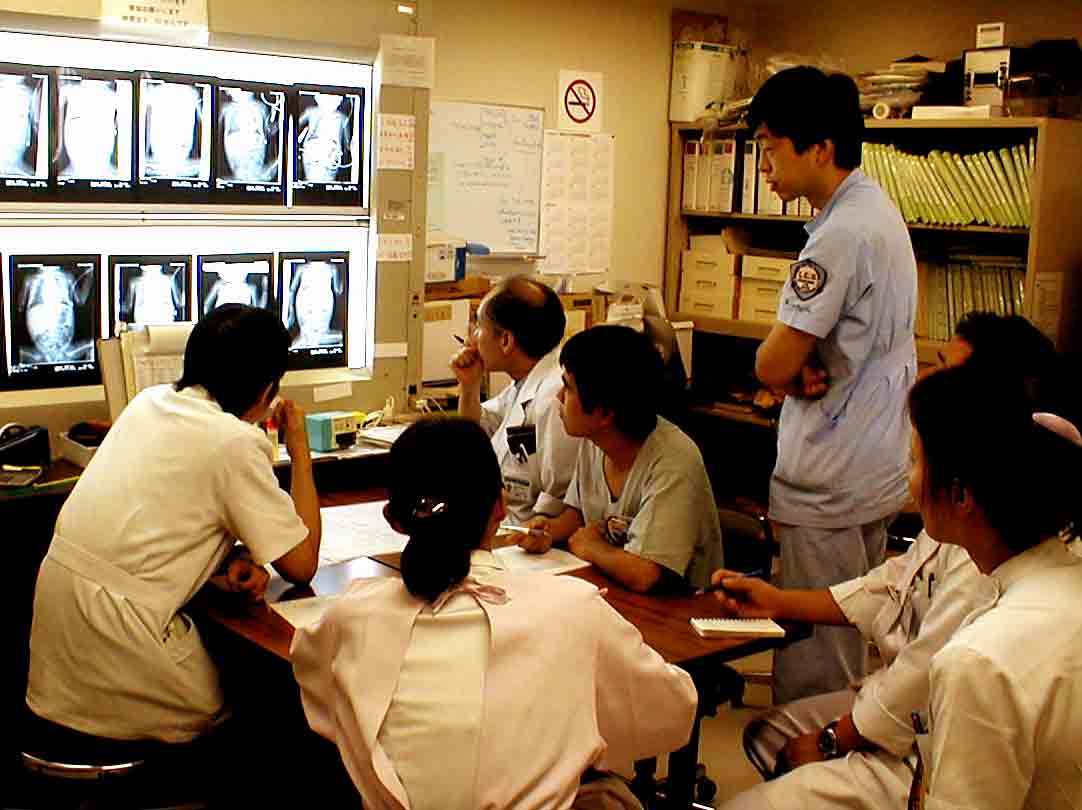 診療科の主治医、ICUの看護師、臨床工学技士ととも に、患者の情報を共有し、チーム医療を実践しています。
診療科の主治医、ICUの看護師、臨床工学技士ととも に、患者の情報を共有し、チーム医療を実践しています。
ICUにおける臨床研究も盛んで、 1968年の集中治療室開設以来代々「呼吸」をキーワードに行ってきましたが、
内容は基礎的な呼吸生理学から、呼吸器疾患一般、人工呼吸療法まで多岐にわたります。
最近は、「呼吸」を軸に、急性呼吸窮迫症候群、多臓器不全、敗血症などに関する、病因究明、治療法の研究も行っています。
院内の倫理委員会の整備と共に randomized controlled studyを行う素地もでき、2-3の研究が進行中です。
各関連病院の集中治療部は、定期的な合同カンファランスを通して有機的に連携があり、
独自に行う研究のほかにも、多施設共同で臨床研究が行える環境にあります。
copyright(c) 2007. YCU-SM Dept of Anesthesiology. All right reserved.
2007.8.1. Renewal. Assisted by KSP
 なぜ麻酔科医が、集中治療医学の領域で、中心的な役割を担うようになったのか。
それは、手術中に行われている呼吸、循環、体液の調節、あるいは中枢神経系の制御など、
重症患者の全身管理を行う上で欠かすことの出来ない技術を麻酔科医が備えているからです。
なぜ麻酔科医が、集中治療医学の領域で、中心的な役割を担うようになったのか。
それは、手術中に行われている呼吸、循環、体液の調節、あるいは中枢神経系の制御など、
重症患者の全身管理を行う上で欠かすことの出来ない技術を麻酔科医が備えているからです。 医学が進歩し、単一臓器不全を克服することは可能となりました。
現在の集中治療医学の的は、多臓器不全の克服にあります。
そのためには集約的治療が求められており、全身管理に精通した集中治療専門医の存在が不可欠です。
集中治療専門医が常駐するICUの方が、主治医だけで患者の治療にあたるICUより、
患者の予後が優れているというエビデンスがすでに示されています。
医学が進歩し、単一臓器不全を克服することは可能となりました。
現在の集中治療医学の的は、多臓器不全の克服にあります。
そのためには集約的治療が求められており、全身管理に精通した集中治療専門医の存在が不可欠です。
集中治療専門医が常駐するICUの方が、主治医だけで患者の治療にあたるICUより、
患者の予後が優れているというエビデンスがすでに示されています。 診療科の主治医、ICUの看護師、臨床工学技士ととも に、患者の情報を共有し、チーム医療を実践しています。
診療科の主治医、ICUの看護師、臨床工学技士ととも に、患者の情報を共有し、チーム医療を実践しています。